Alergija na kikiriki
Prim. dr sc. med. Branislav Gvozdenović, spec. interne medicine – pulmolog
Male količine “skrivenog” kikirikija u prehrambenim proizvodima mogu izložiti opasnosti osobe sa alergijom na kikiriki zbog njihovog nenamernog konzumiranja.
Pokazano je da osobe koje jedu pet ili više ‘obroka’ kikirikija nedeljno imaju značajno manji rizik od srčanog udara u poređenju sa onima koji kikiriki jednu manje od jednom nedeljno.
Mnogo je zdravije ukoliko se jede neslani i sirovi kikiriki.
Međutim, upotreba kikirikija nosi sa sobom i određene rizike.
Naime, kikiriki može da dovede do alergijskih reakcija i to od najblažih do najtežih oblika anafilaksija (burna alergijska reakcija koja tipično zahvata više organskih sistema i obično zahteva hitno lečenje).
Čak su zabeleženi i smrtni slučajevi pri slučajnom uzimanju minimalnih količina kikirikija (jednog do dva).
Alergija na kikiriki predstavlja jednu od pet najčešćih alergija na hranu kako u dečjem uzrastu, tako i kod odraslih osoba.

Procenjuje se da u SAD oko 1,5 miliona osoba ima alergiju na kikiriki koja se ispoljava anafilaktičnom reakcijom, zbog koje njih 50 do 100 umire svake godine.
Teške alergijske reakcije se mogu javiti u bilo kom uzrastu, na osnovu prethodnih reakcija se ne može pouzdano predvideti tok sledeće, a čak i prva reakcija može da bude veoma teška.
Dijagnoza alergije na kikiriki se postavlja na osnovu anamneze (istorija bolesti), pozitivnih kožnih (prik) testova, određivanja koncentracije specifičnih IgE antitela, i ukoliko je to potrebno, oralnim provokacionim duplo-slepom, placebo-kontrolisanim testom, koji predstavlja zlatni dijagnostički standard, ali on je skup i opasan jer može da dovede do teških alergijskih reakcija, pa se retko radi – i to jedino u specijalizovanim zdravstvenim ustanovama.
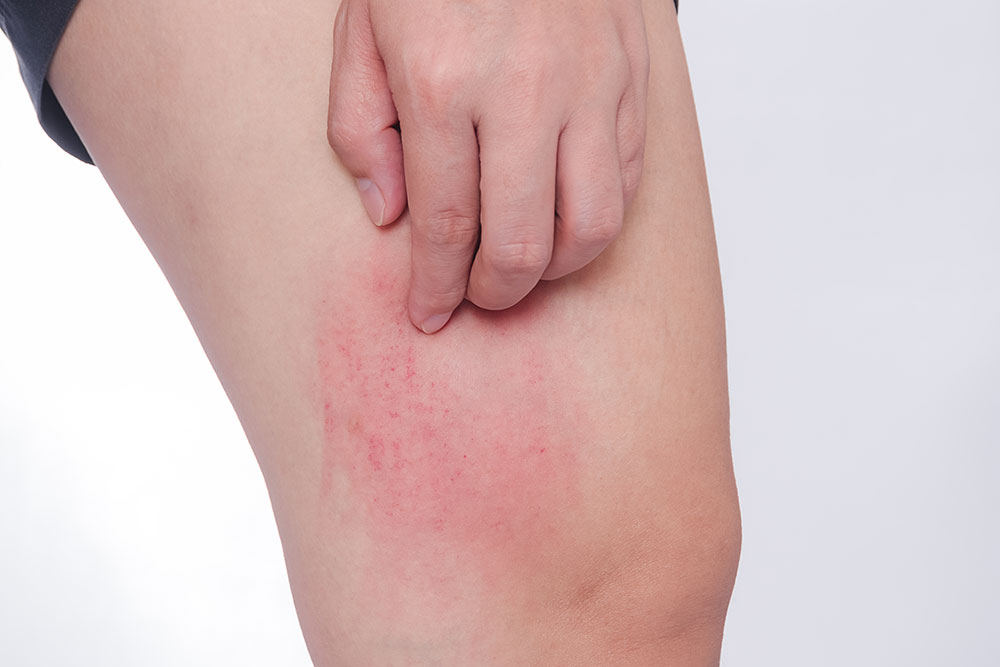
Klinički se alergija na kikiriki ispoljava simptomima i znacima koji slede nakon njegovog oralnog unošenja i obuhvataju mučninu, povraćanje, proliv, bolove u trbuhu, koprivnjaču, angioedem (naglo nastali otok kože i potkožnog tkiva, kao i sluzokože i tkiva ispod nje, praćen bolom i/ili svrabom zahvaćenih delova – najčešće na sluzokoži usne duplje, ždrela i jezika i koži lica oko očiju), bronhospazam (suženje disajnih puteva sa nedostatkom vazduha, koje podseća na astmatični napad), hipotenzija (pad vrednosti arterijskog krvnog pritiska), smanjenje svesti do kome i smrtnog ishoda.
Učestalost alergijskih reakcija na kikiriki se tokom poslednjih decenija znatno povećala.
Klinička ispitivanja su pokazala da su faktori rizika za pojavu alergije na kikiriki njeno prisustvo u porodici i pojava atopije (pojava sklonosti organizma da stvara velike količine IgE antitela u kontaktu sa alergenima iz spoljašnje sredine) među najbližim članovima porodice.
Takođe je pokazano da češće oboljevaju deca u čijoj je ishrani više zastupljena soja (zbog mogućih ukrštenih alergijskih reakcija sa proteinom iz kikirikija, jer kikiriki i soja pripadaju istoj familiji leguminoza), kao i ona koja istovremeno imaju kožne alergijske manifestacije (posebno raš iznad zglobova i na prevojima).
Važno je istaći da se alergija na kikiriki posebno često razvija ukoliko se lokalno primenjuju preparati koji sadrže ulje kikirikija u terapiji zapaljenskih reakcija na koži.
Zapažena je pojava unakrsne alergijske reakcije između graška i kikirikija, tj. određene osobe koje pokazuju alergične reakcije (koprivnjača, otežano disanje, angioedem) na grašak, takođe su alergične i na kikiriki.
Aviokompanije više ne serviraju kikiriki u obrocima na svojim letovima upravo zbog mogućnosti nastanka teških alergijskih reakcija.
Novinska agencija Rojters je jula 2003. godine objavila tekst dr Grahama Robertsa (iz bolnice St. Mary u Londonu) pod naslovom “Hrana može da bude okidač napada astme koji ugrožava život” u kome se posebno ističe da je kikiriki glavni uzrok teških napada astme koji ugrožavaju život u dečjem uzrastu.
Prema njegovim rečima, astma danas predstavlja najčešći razlog hospitalizacija u dečijem uzrastu. Uprkos velikom napretku u terapiji, trend smrtnosti od dečije astme ne opada.
Tako, oko 50 dece u Velikoj Britaniji i oko njih 200 u SAD svake godine umire od teških napada astme.
Prema rezultatima jedne studije dr Robertsa objavljene u julu 2003. godine u medicinskom časopisu Journal of Allergy and Clinical Immunology, 53% dece na mehaničkoj ventilaciji (sa najtežim oblikom astme) imalo je alergiju na sastojke hrane, za razliku od samo 10% dece sa astmom koja su imala blaži klinički tok bolesti.
Plućne manifestacije alergije na hranu
Alergija na hranu se može ispoljiti veoma različitim simptomima od strane respiratornog sistema. Oni su uglavnom posledica aktiviranja alergijskih reakcija posredovanih IgE antitelima. Izloženost izazivačima (alergenima) je tipično preko sistema organa za varenje, međutim, u nekim slučajevima ove reakcije mogu biti započete udisanjem čestica hrane.
Reakcije od strane gornjih i donjih disajnih puteva predstavljaju značajnu komponentu multisistemskih anafilaktičkih reakcija. Ipak, neuobičajeno je da hronična ili izolovana astma ili alergijska kijavica budu uzrokovane hranom. Zato je važno prepoznati da je alergija na hranu u ranom detinjstvu marker koji ukazuje na povećani rizik za razvoj alergije respiratornog sistema.
Uloga alergije na hranu u pojavi zapaljenja srednjeg uha (otitis media) je kontroverzna i verovatno je ekstremno retka. Isto tako, astmatske reakcije na aditive u hrani se mogu javiti, ali nisu uobičajene.
Kliničke studije u kojima je korišćena tzv. slepa oralna provokacija sastojcima hrane, pokazale su da hrana može da izazove hiperreaktivnost disajnih puteva i simptome astme.
Zbog svega toga, ispitivanje alergije na sastojke hrane treba sprovoditi kod pacijenata koji su pod povećanim rizikom, uključujući i one sa upornim ili neobjašnjenim akutnim teškim pogoršanjima astme, astmom koja se pogoršava posle uzimanja posebne vrste hrane i astmom koja je udružena sa drugim manifestacijama alergije na hranu (npr. anafilaksija, umereno teški i teški atopski dermatitis).

Deca mogu da “prerastu” alergiju na kikiriki
Alergolozi preporučuju da deca koja su alergična na kikiriki treba da se testiraju svake dve godine, da bi se otkrilo da li su eventualno “prerasli” ovu reakciju koja može da ugrožava njihov život.
Ovi saveti se zasnivaju na rezultatima nedavnog istraživanja koje je sprovedeno u SAD (u Johns Hopkins Children’s Centre u Baltimoru) u dečjem uzrastu od 4 do 14 godina, prema kome alergija na kikiriki može u više od polovine slučajeva da traje samo dve godine.
Nakon toga, deca su mogla slobodno da jedu kikiriki i bez provokacionih dijagnostičkih testova.
Međutim, zabeležena je u malom broju slučajeva i ponovna pojava alergije na kikiriki kod one dece kod kojih se prethodno ova reakcija bila povukla.
Lečenje alergije na kikiriki
Savremene terapijske mogućnosti na alergiju na kikiriki su veoma skromne.
Najefikasnija mera je izbegavanje alergena, odnosno konzumiranja kikirikija.
Najčešće je alergija na kikiriki dugotrajna i zahteva kompletno izbacivanje kikirikija iz ishrane.
Međutim, to je veoma teško jer često hrana sa kompleksnim sastojcima sadrži i minimalne količine kikirikija (dovoljne da prouzrokuju alergijsku reakciju), te može lako doći do nenamernog (akcidentalnog) konzumiranja kikirikija.
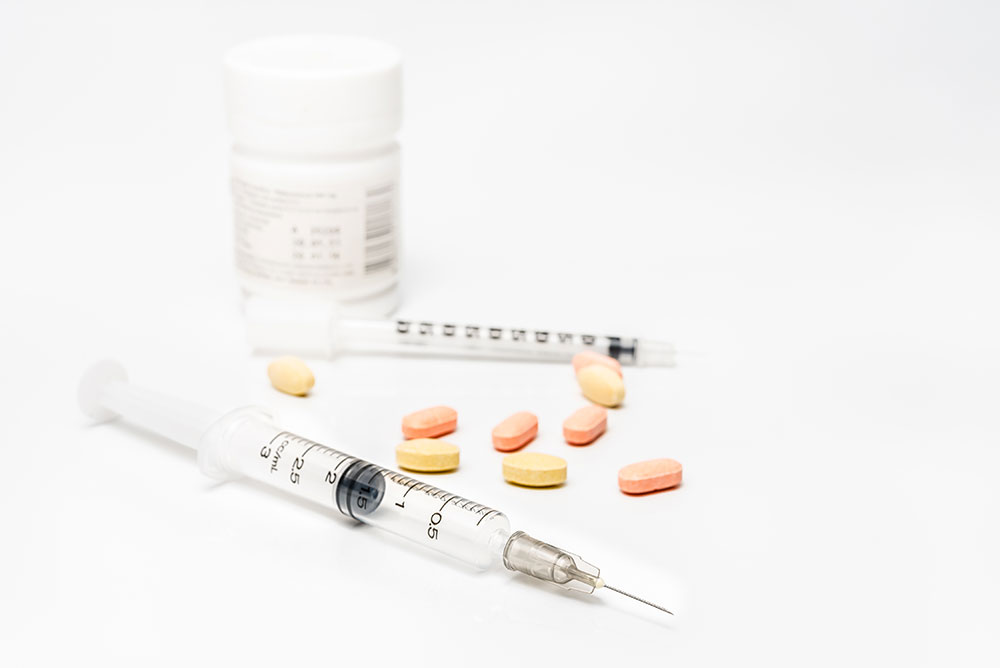
Trenutno se od medikamenata koriste adrenalinske injekcije (sirete) i to u razvijenim zemljama, ali i pored toga mali broj alergičnih osoba nosi sa sobom ove lekove, a i njihova pravovremena primena ne pruža stoprocentnu zaštitu od smrtnog ishoda.
Odnos rizik prema koristi od standardnih hiposenzibilizacijskih postupaka u ovom slučaju je nepovoljan.
Nedavno je razvijena i vakcina za zaštitu protiv anafilaksije izazvane kikirikijem.
Veliki broj lekara se, takođe, lako odlučuje za kratkotrajnu primenu većih doza sistemskih kortikosteroida (bilo oralno ili parenteralno), iako za ovu tzv. off-label (koja nije odobrena u tekstu sažetka leka) terapiju nema zvanične potvrde o njenoj delotvornosti iz kliničkih ispitivanja.
Prema podacima Američke akademije za alergiju, astmu i imunologiju (American Academy of Allergy, Asthma and Immunology, AAAAI), od septembra 2003. godine, naučnici sa Medicinskog fakulteta Mount Sinai u Nju Jorku rade na genetskom inženjeringu alergogenih proteina kikirikija koji se više neće vezivati za imunoglobulin E (IgE), što predstavlja triger (okidač) za pojavu teških alergijskih reakcija.
Američka biotehnološka kompanija Tanox razvila je preparat (koji je još uvek pod šifrom – TNX-901), koji povećava prag senzitivnosti za pojavu anafilaksije usled kikirikija do 18 puta, čime se u velikoj meri pruža zaštita alergičnih osoba od nenamernog konzumiranja kikirikija u hrani.
Radi se ustvari o monoklionskom antitelu (humani IgG1) prema specifičnom IgE antitelu. Subkutana primena preparata tokom mesec dana u rastućim nedeljnim dozama u multicentričnoj, randomiziranoj, duplo-slepoj, placebo-kontrolisanoj studiji dovela je do statistički značajnog smanjenja učestalosti alergije na kikiriki kod osoba kod kojih je ova reakcija prethodno bila potvrđena.
Takođe, preparat je bio dobro tolerisan od strane ispitanika, tj. nije doveo do pojave neželjenih reakcija koje bi zahtevale prekid njegove primene.
Značaj ove nove terapijske strategije je još veći kada se uzme u obzir da je za lečenje anafilakse usled alergije na kikiriki (čiju pojavu značajno smanjuje) bila neophodna primena adrenalina, koji ima veoma neprijatne sistemske efekte.
Preporučuje se da sve osobe sa potvrđenom dijagnozom alergije na kikiriki nose opremu za prvu pomoć u slučaju alergijske reakcije.
Da bi se pojava alergijskih reakcija smanjila, vodi se velika kampanja za propisno obeležavanje namernica (jednostavnom terminologijom) sa sastojcima koji najčešće izazivaju alergijske reakcije.
U ovom smislu, posebno je važno edukovati roditelje dece sa alergijom da vode računa o vrsti hrane koju nabavljaju.